Segundo dados da Organização Mundial da Saúde (OMS, 2002), os transtornos mentais atingem 13% dos adultos em todo o mundo. Há estimativas de que, em 2000, as perturbações mentais e neurológicas foram responsáveis por 12% do total de anos de vida perdidos ajustados por incapacitação. No Brasil, o Conselho Nacional de Saúde (CNS), mostra que cerca de 23 milhões de pessoas possuem algum transtorno mental. De acordo com a Associação Brasileira de Psiquiatria (ABP), a política de saúde mental prioriza a depressão, ansiedade e dependência como as mais prevalentes.
De acordo com o farmacêutico, professor do ICTQ - Instituto de Pesquisa e Pós-Graduação para o Mercado Farmacêutico, dr. Andre Schmidt Suaiden, a principal doença mental que causa incapacitação no mundo, limitando o indivíduo a atividades básicas como lazer e trabalho é a depressão. Entretanto, pequena parte apenas desses pacientes é diagnosticada de forma correta e recebe o tratamento adequado.
Vários fatores interferem nessa decisão, como os fatores ligados aos pacientes (atitudes e crenças em relação ao tratamento, falta de conhecimento sobre a doença), ao medicamento (regimes posológicos complexos, efeitos adversos e interações medicamentosas) e ao médico (atitudes e interação com o paciente). Todos eles podem contribuir para a não adesão ao tratamento.
A terapia medicamentosa para o tratamento de transtornos mentais é feita pela utilização de psicofármacos, que são fármacos que alteram a atividade neurobiológica, melhorando os sintomas psiquiátricos.
“Os psicofármacos são medicamentos sujeitos a controle especial pertencentes a portaria 344/98 cujas classe de receitas são: (A3, B1 e C1) consideradas substâncias que podem causar dependência”, alerta ele.
Eles podem ser divididos em quatro classes amplas: ansiolíticos, que são utilizados para ansiedade; antidepressivos, usados na depressão, antimaníacos (estabilizadores do humor), usados no tratamento do distúrbio bipolar; e os antipsicóticos, utilizados no tratamento das psicoses. Os medicamentos constituem um arsenal poderoso para diminuir o sofrimento humano. No caso dos medicamentos psicofármacos eles retardam o surgimento de complicações, prologam o tempo de bem-estar e de substâncias que tornam as pessoas felizes, facilitando o dia a dia dos indivíduos e suas enfermidades. “Entretanto, como mencionado, fatores relacionados à sua utilização como efeito terapêutico desejável, efeitos colaterais, reações adversas e interações medicamentosas, pode levar o individuo a abandonar o tratamento, fazendo com que o medicamento não exerça plenamente sua função”, explica Suaiden.
Vários estudos apontam para o fenômeno da medicalização, em que o medicamento ocupa um lugar de destaque. Na saúde mental este fenômeno é mais evidente. “Observa-se, nessa prática, prescrição abusivas de medicamentos para sofrimento psíquico, muitas vezes, relacionados com problemas sociais e econômicos e deixando fragilizada a comunicação entre profissionais e usuários”, ressalta o professor.
Farmacêutico tem lugar de destaque
É importante ressaltar que o farmacêutico ocupa um lugar de destaque nesse processo, tendo na Política Nacional de Assistência Farmacêutica (PNAF) um dos seus pilares para colaborar com o tratamento deste usuário. A PNAF compreende um conjunto de ações voltadas à promoção, proteção e recuperação da saúde - tanto individual como coletiva - e tem o medicamento como insumo essencial, visando seu acesso e seu uso racional.
Além disso, nas ações de atenção farmacêutica, em que o usuário é o centro da atenção, há uma interação direta entre o farmacêutico e o usuário, objetivando um manejo medicamentoso eficiente, ou seja, uma farmacoterapia racional e obtenção de desfechos definidos e mensuráveis que melhorem a qualidade de vida do paciente.
“A atenção farmacêutica faz parte de um modelo de prática que envolve a interação direta do farmacêutico com o usuário. Neste contexto, ele pode auxiliar no restabelecimento dos pacientes com transtornos de humor, como a depressão, orientando-os quanto à doença e ao psicofármaco dispensado”, destaca Suaiden.
Para o farmacêutico exercer ações de atenção farmacêutica, ele deve possuir conhecimentos e habilidades clínicas, podendo contribuir para a melhora do paciente. Tais habilidades incluem métodos de atenção farmacêutica, que compreende atitudes, valores éticos e corresponsabilidades na prevenção de doenças e promoção e recuperação de saúde.
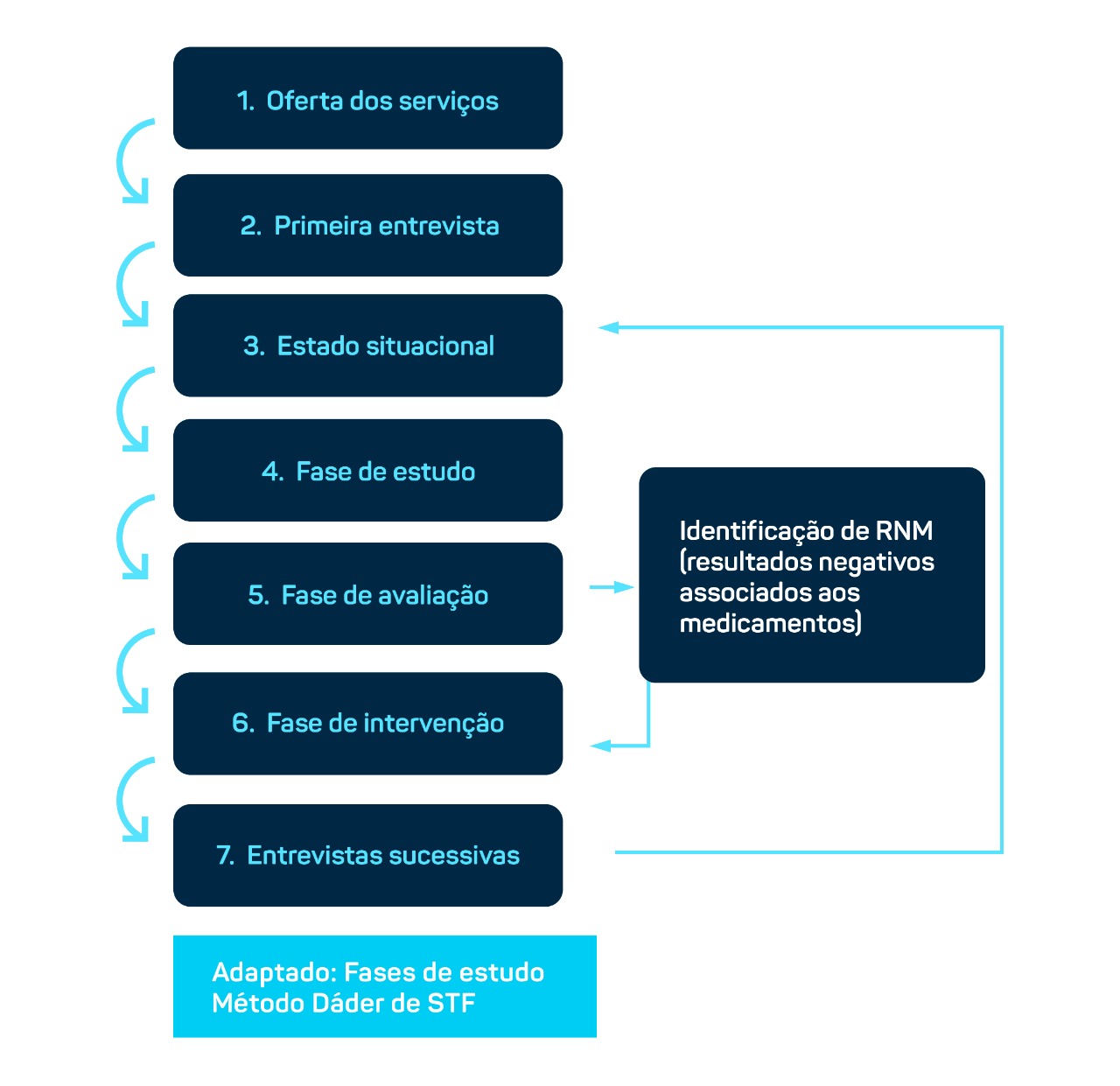
O professor explica que o mais conhecido para tal prática é o Método Dáder de Acompanhamento Farmacoterapêutico, em que o farmacêutico centra-se em três aspectos fundamentais:
1 - Análise global - avaliando a situação do paciente em relação ao seu problema de saúde, por meio da elaboração do estado situacional e avaliação da farmacoterapia;
2 – Plano de ação - o farmacêutico executa as intervenções com o paciente para resolver e prevenir problemas na farmacoterapia; e
3 – Controle de avaliação do processo - o farmacêutico, junto com o paciente, avalia periodicamente se os objetivos planejados estão sendo alcançados, para tanto utiliza-se um algoritmo clínico de ofertas de serviços conforme figura abaixo.
Atendimento Farmacêutico
Outra habilidade relacionada a tal prática é o atendimento farmacêutico, em que o profissional, fundamentado em sua rotina, busca resolver o problema de saúde do paciente, que envolva ou não o uso de medicamentos, sempre pautado em evidências. No caso de pacientes com uso de psicofármacos pode ser utilizado o protocolo clínico, como screming, para a avaliação de episódio depressivo maior - o Manual Diagnóstico e Estatístico de Transtornos Mentais - DSM 5.
Critérios de diagnóstico de Depressão
1 - Humor deprimido na maior parte do dia, praticamente todos os dias.
2 – Interesse ou prazer em todas, ou quase todas, as atividades diminuídos de forma marcante, na maior parte do dia, quase todos os dias.
3 – Perda ou ganho importante de peso (cerca de 5%) sem realização de dieta específica ou diminuição/aumento de apetite, praticamente todos os dias.
4 – Insônia ou excesso de sono, praticamente todos os dias.
5 – Retardo ou agitação psicomotora, praticamente todos os dias, observada por outros.
6 – Fadiga ou perda da energia, quase todos os dias.
7 - Sentimento de inutilidade, desvalorização de si ou culpa excessiva, quase todos os dias.
8 – Dificuldade para pensar, se concentrar ou tomar decisões, quase todos os dias.
9 – Pensamento/desejo de morte recorrente, planejamento ou tentativa de suicídio.
Fonte: Adaptado do Manual de diagnóstico e estatístico de transtornos mentais DSM 5.
Inventário de Depressão de Beck
Suaiden destaca outro escore utilizado: Inventário de Depressão de Beck (BDI), que consiste em uma escala com 21 itens, cada um com quatro alternativas, com graus crescentes de gravidade da depressão.
Nome:______________________ Idade:______Data:_____/_____/___
Este questionário consiste em 21 grupos de afirmações. Depois de ler cuidadosamente cada grupo, faça um círculo em torno do número (0, 1, 2 ou 3) próximo à afirmação, em cada grupo, que descreve melhor a maneira que você tem se sentido na última semana, incluindo hoje. Se várias afirmações num grupo parecerem se aplicar igualmente bem, faça um círculo em cada uma. Tome cuidado de ler todas as afirmações, em cada grupo, antes de fazer sua escolha.
Grupo 1
0 Não me sinto triste
1 Eu me sinto triste
2 Estou sempre triste e não consigo sair disto
3 Estou tão triste ou infeliz que não consigo suportar
Grupo 2
0 Não estou especialmente desanimado quanto ao futuro
1 Eu me sinto desanimado quanto ao futuro
2 Acho que nada tenho a esperar
3 Acho o futuro sem esperanças e tenho a impressão de que as coisas não podem melhorar
Grupo 3
0 Não me sinto um fracasso
1 Acho que fracassei mais do que uma pessoa comum
2 Quando olho pra trás, na minha vida, tudo o que posso ver é um monte de fracassos
3 Acho que, como pessoa, sou um completo fracasso
Grupo 4
0 Tenho tanto prazer em tudo como antes
1 Não sinto mais prazer nas coisas como antes
2 Não encontro um prazer real em mais nada
3 Estou insatisfeito ou aborrecido com tudo
Grupo 5
0 Não me sinto especialmente culpado
1 Eu me sinto culpado grande parte do tempo
2 Eu me sinto culpado na maior parte do tempo
3 Eu me sinto sempre culpado
Grupo 6
0 Não acho que esteja sendo punido
1 Acho que posso ser punido
2 Creio que vou ser punido
3 Acho que estou sendo punido
Grupo 7
0 Não me sinto decepcionado comigo mesmo
1 Estou decepcionado comigo mesmo
2 Estou enojado de mim
3 Eu me odeio
Grupo 8
0 Não me sinto de qualquer modo pior que os outros
1 Sou crítico em relação a mim por minhas fraquezas ou erros
2 Eu me culpo sempre por minhas falhas
3 Eu me culpo por tudo de mal que acontece
Grupo 9
0 Não tenho quaisquer ideias de me matar
1 Tenho ideias de me matar, mas não as executaria
2 Gostaria de me matar
3 Eu me mataria se tivesse oportunidade
Grupo 10
0 Não choro mais que o habitual
1 Choro mais agora do que costumava
2 Agora, choro o tempo todo
3 Costumava ser capaz de chorar, mas agora não consigo, mesmo que o queria
Grupo 11
0 Não sou mais irritado agora do que já fui
1 Fico aborrecido ou irritado mais facilmente do que costumava
2 Agora, eu me sinto irritado o tempo todo
3 Não me irrito mais com coisas que costumavam me irritar
Grupo 12
0 Não perdi o interesse pelas outras pessoas
1 Estou menos interessado pelas outras pessoas do que costumava estar
2 Perdi a maior parte do meu interesse pelas outras pessoas
3 Perdi todo o interesse pelas outras pessoas
Grupo 13
0 Tomo decisões tão bem quanto antes
1 Adio as tomadas de decisões mais do que costumava
2 Tenho mais dificuldades de tomar decisões do que antes
3 Absolutamente não consigo mais tomar decisões
Grupo 14
0 Não acho que de qualquer modo pareço pior do que antes
1 Estou preocupado em estar parecendo velho ou sem atrativo
2 Acho que há mudanças permanentes na minha aparência, que me fazem parecer sem atrativo
3 Acredito que pareço feio
Grupo 15
0 Posso trabalhar tão bem quanto antes
1 É preciso algum esforço extra para fazer alguma coisa
2 Tenho que me esforçar muito para fazer alguma coisa
3 Não consigo mais fazer qualquer trabalho
Grupo 16
0 Consigo dormir tão bem como o habitual
1 Não durmo tão bem como costumava
2 Acordo 1 a 2 horas mais cedo do que habitualmente e acho difícil voltar a dormir
3 Acordo várias horas mais cedo do que costumava e não consigo voltar a dormir
Grupo 17
0 Não fico mais cansado do que o habitual
1 Fico cansado mais facilmente do que costumava
2 Fico cansado em fazer qualquer coisa
3 Estou cansado demais para fazer qualquer coisa
Grupo 18
0 O meu apetite não está pior do que o habitual
1 Meu apetite não é tão bom como costumava ser
2 Meu apetite é muito pior agora
3 Absolutamente não tenho mais apetite
Grupo 19
0 Não tenho perdido muito peso se é que perdi algum recentemente
1 Perdi mais do que 2 quilos e meio
2 Perdi mais do que 5 quilos
3 Perdi mais do que 7 quilos
Estou tentando perder peso de propósito, comendo menos: Sim _____ Não _____
Grupo 20
0 Não estou mais preocupado com a minha saúde do que o habitual
1 Estou preocupado com problemas físicos, tais como dores, indisposição do estômago ou constipação
2 Estou muito preocupado com problemas físicos e é difícil pensar em outra coisa
3 Estou tão preocupado com meus problemas físicos que não consigo pensar em qualquer outra coisa
Grupo 21
0 Não notei qualquer mudança recente no meu interesse por sexo
1 Estou menos interessado por sexo do que costumava
2 Estou muito menos interessado por sexo agora
3 Perdi completamente o interesse por sexo
Resultados:
Mínimo (0 – 11) Leve (12 – 19) Moderado (20 – 35) Grave (36 – 63)
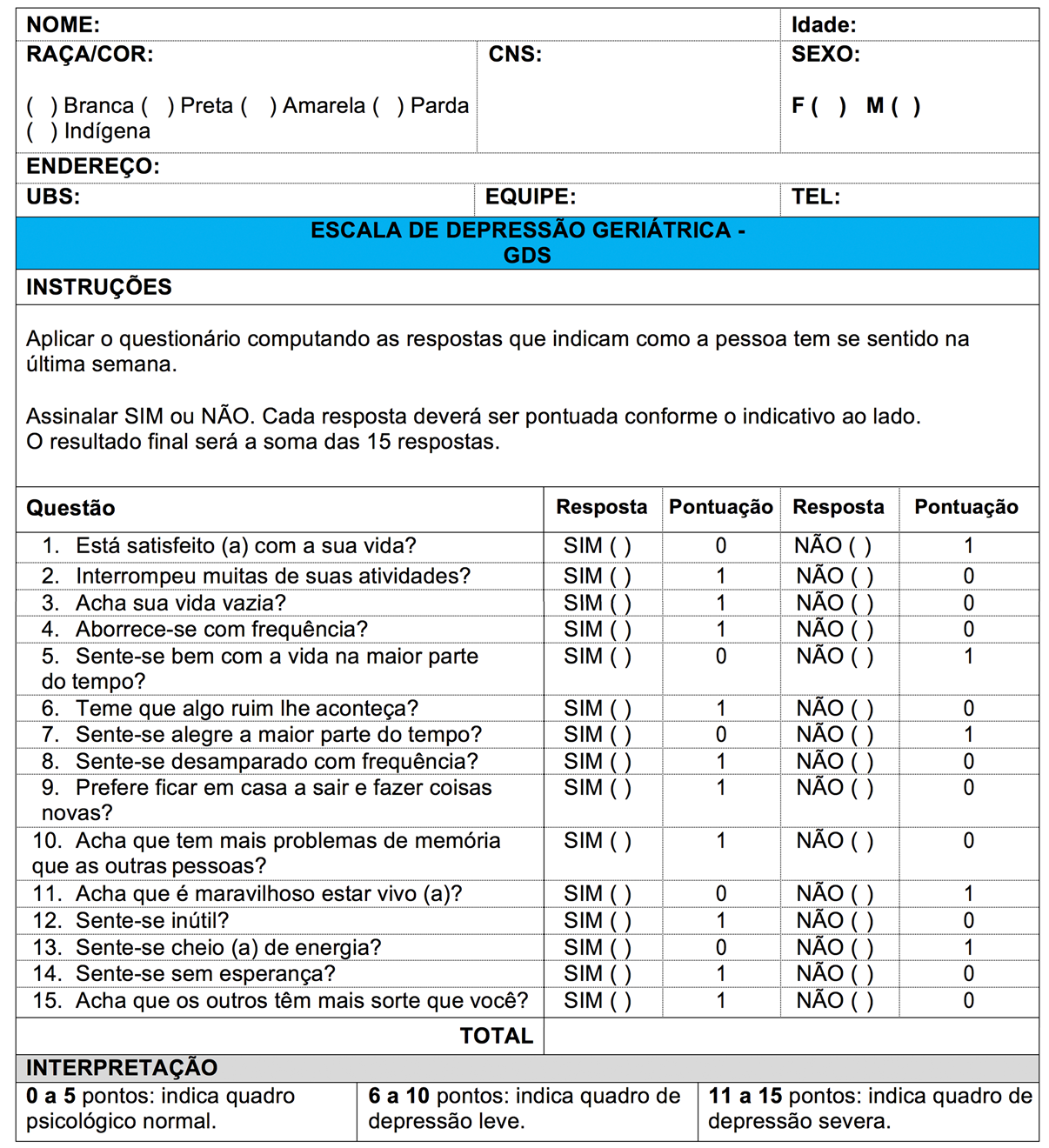
“Ainda, podemos aplicar a Escala de Depressão Geriátrica (EDG), um dos instrumentos mais frequentemente utilizados para o rastreamento de depressão em idosos, feita de perguntas fáceis, aplicada pelo farmacêutico”, lembra Suaiden.
Intervenção Farmacêutica
E por fim a intervenção farmacêutica, em que ocorre a prática documentada junto ao paciente ou outro profissional de saúde, visando resolver problemas que interferem ou podem interferir na farmacoterapia. “A intervenção deve ser feita de forma documentada, sendo uma prescrição farmacológica ou não farmacológica e um encaminhamento de forma escrita a um profissional de saúde. “O farmacêutico tem como papel fundamental, no ato da consulta farmacêutica, avaliar a situação do paciente com transtorno de humor, pois um problema comum que ocorre é que os pacientes nem sempre tomam os medicamentos regularmente”, avisa Suaiden.
Há evidências de que a educação dos pacientes pode melhorar a adesão ao tratamento e facilitar o ajuste à doença. O farmacêutico pode utilizar como ferramenta a escala de adesão de medicamentos. O professor defende que, nesse contexto, caracterizar a medicação como algo positivo é bom para o paciente. Além de fornecer informação e educação sobre a mesma, por meio do tratamento em contexto familiar, pode auxiliar o paciente no processo de adesão ao tratamento.
“O farmacêutico pode orientar o paciente com transtorno de humor, seus familiares ou cuidadores a respeito do medicamento, enfatizando questões de posologia, cumprimento da dosagem e detectando potenciais interações com outros medicamentos e alimentos”, diz Suaiden.
A prática de atenção farmacêutica é recente no contexto de promoção da saúde no Brasil. Sua implantação tem encontrado inúmeros obstáculos, como infraestrutura, disponibilidade do farmacêutico, falta de conhecimento por parte da população e dos farmacêuticos com formação anterior ao surgimento da prática ou com formação deficiente neste âmbito.
No entanto, pode-se verificar que a atenção farmacêutica é uma prática profissional e que exige um novo olhar dele, e somente dessa forma é que os farmacêuticos poderão exercer a sua função social, traduzida na responsabilidade e no compromisso com a resolução de problemas farmacoterapêuticos.
“Lembre-se de que o farmacêutico é um profissional de saúde de mais fácil acesso à população, para tanto temos que abraçar esta oportunidade e mostrar à população que somos profissionais qualificados”, defende Suaiden.